SERVE-HF studien
SERVE-HF var den första långsiktiga, randomiserade, kontrollerade, internationella multicenterstudien som designades för att bedöma effekten av adaptiv servoventilation (ASV) på morbiditet och mortalitet hos patienter med symtomatisk kronisk hjärtsvikt med minskad ejektionsfraktion i vänster kammare (LVEF ≤ 45%) och dominerande central sömnapné-Cheyne-Stokes andning (CSA-CSR).
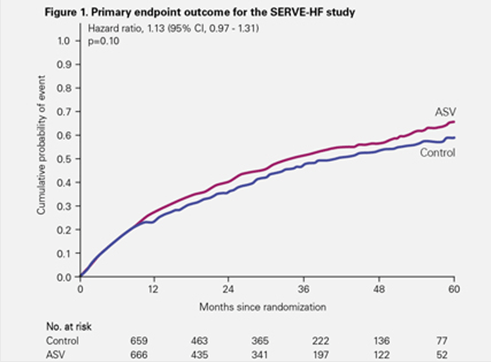
- ITT-analysen för SERVE-HF1 visade att ASV inte hade någon effekt på det primära effektmåttet: en komposit av död av alla orsaker, livräddande hjärt-kärlintervention eller oplanerad inläggning på sjukhus på grund av hjärtsvikt.
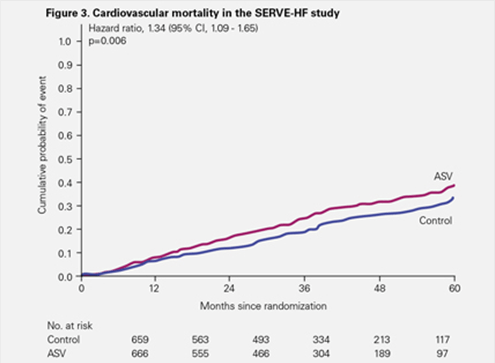
- Den risk för hjärt-kärldöd som observerades i SERVE-HF har bekräftats som ett verkligt kliniskt fynd.2
- Den mortalitetsrisk som observerades i SERVE-HF sågs endast hos patienter med systolisk hjärtsvikt och dominerande central sömnapné.3
- Ytterligare analys av SERVE-HF har bekräftat att den observerade mortalitetsrisken föreligger hos patienter med LVEF <45 % och att den skadliga effekten av ASV är korrelerad till i förväg befintlig systolisk nedsättning av vänsterkammarfunktionen.3
- ASV förefaller inte försämra vänsterkammarfunktionen.4
- Den mortalitetsrisk som observerades i SERVE-HF är inte relaterad till omfattningen av den PAP som gavs.5
Vi kan därför dra slutsatsen att ASV vid betydande nedsättning av vänsterkammarfunktionen och dominerande central sömnapné kan bli en skadlig intervention. Personer med stor och försvagad vänsterkammare är en särskilt sårbar grupp, där vissa även kan riskera plötslig hjärtdöd på grund av samtidiga arytmier. I aktuell klinisk praxis har detta lett till ökad användning av implanterbara defibrillatorer.
Kontraindikation: ASV-behandling är kontraindicerat för patienter med kronisk, symtomatisk hjärtsvikt (NYHA 2–4) med minskad ejektionsfraktion i vänster kammare (LVEF ≤ 45 %) och måttlig till svår dominerande central sömnapné.
SERVE-HF studiedesign6
1,325 patienter rekryterades
651 händelser samlades in
91 studiecentra
215 studieställen
24 månader som kortaste uppföljningsperiod
312 patienter rekryterades till huvuddelstudien
Studiemetodik
Primärt effektmått nåddes i april 2015
Inledning av ASV-behandling
Justeringen av ASV gjordes på sjukhuset med övervakning med hjälp av polysomnografi eller polygrafi. Standardinställningar användes (expiratoriskt positivt luftvägstryck, 5 cm vatten; minimalt tryckstöd, 3 cm vatten; och maximalt tryckstöd, 10 cm vatten). Det expiratoriska positiva luftvägstrycket ökades manuellt för kontroll av obstruktiv sömnapné och det maximala tryckstödet ökades för kontroll av central sömnapné. En helmask rekommenderades för inledning av ASV. Patienterna uppmanades att använda ASV-enheten minst 5 timmar per natt, 7 dagar i veckan. Behandlingsföljsamhet definierades som användning av ASV minst 3 timmar per natt i genomsnitt.
Uppföljning
Kliniska besök gjordes när studiedeltagandet inleddes, efter 2 veckor, vid 3 och 12 månader och var 12:e månad därefter fram till studiens avslutning. Patienterna i ASV-gruppen genomgick även polygrafi eller polysomnografi vid varje besök och data från ASV-enheten laddades ned.
Huvuddelstudie
312 av de patienter som deltog i SERVE-HF rekryterades även till huvuddelstudien, vars syfte var att bedöma förändringar av LVEF efter 12 månader jämfört med baseline mätt med ekografi som primärt effektmått. Delstudien var även designad för att undersöka förändringar av kammarfunktion och remodellering, biomarkörer (såsom natriuretisk peptid, B-typ), sjukdomsspecifik livskvalitet, kognitiv funktion, oro och depression samt sömn- och andningsparametrar.
Studieresultat från SERVE-HF
ITT-analysen för SERVE-HF1 visade att ASV inte hade någon effekt på det primära effektmåttet: en komposit av död av alla orsaker, livräddande hjärt-kärlintervention eller oplanerad inläggning på sjukhus på grund av hjärtsvikt.1
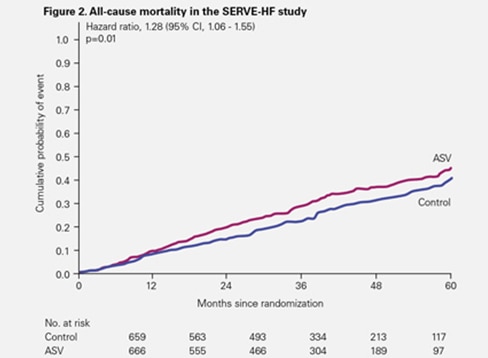
Både död av alla orsaker och hjärt-kärlmortalitet inträffade dock signifikant oftare i ASV-gruppen.1
Den observerade risken för kardiovaskulär död i SERVE-HF har bekräftats som ett verkligt kliniskt fynd
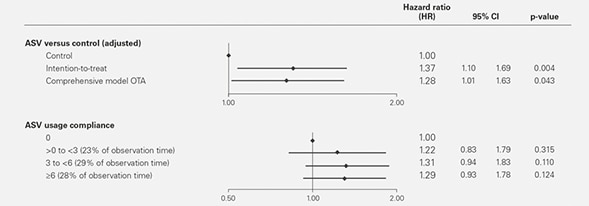
Efter ytterligare robusta statistiska analyser är det nu möjligt att avskriva eventuella misstankar om att potentiellt störande faktorer – som låg följsamhet till ASV-behandling eller hög cross-over mellan studiearmar – kan ha svarat för eller väsentligt bidragit till den observerade mortalitetsrisken. De olika analyserna av patienter på behandling bekräftade att mortalitetsrisken i SERVE-HF inte påverkades av cross-over eller följsamhet.
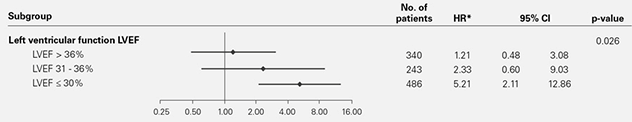
Mortalitetsrisken observerades endast hos patienter med systolisk hjärtsvikt och dominerande central sömnapné
En robust statistisk metodik, multivariat multi-state-modellering, har använts för SERVE-HF3. De huvudsakliga fynden är:
- Risken gäller plötslig död, högst sannolikt på grund av arytmier
- Det finns ett tydligt, statistiskt signifikant samband mellan mortalitetsrisken och patientens ejektionsfraktion i vänster kammare (LVEF), med störst risk för dem som har den lägsta ejektionsfraktionen.
Detta innebär att vi kan bekräfta den observerade mortalitetsrisken föreligger hos patienter med LVEF ≤ 45 % och att de skadliga effekterna av ASV har samband med i förväg befintlig systolisk nedsättning av vänsterkammarfunktionen.
Kontraindikation: ASV-behandling är kontraindicerat för patienter med kronisk, symtomatisk hjärtsvikt (NYHA 2–4) med minskad ejektionsfraktion i vänster kammare (LVEF ≤ 45 %) och måttlig till svår dominerande central sömnapné.
* Justerat för andelen med implanterbar defibrillator (ICD), Cheyne-Stokes andning (CSR) vid baseline och ejektionsfraktionen i vänster kammare (LVEF) vid baseline.
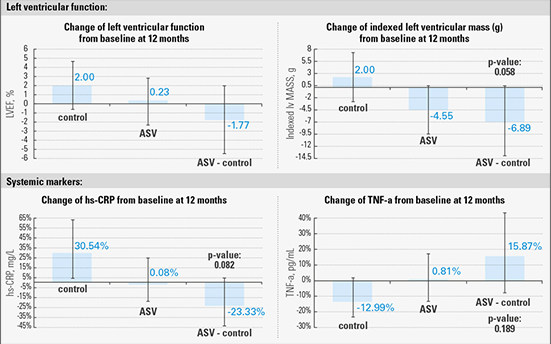
ASV förefaller inte försämra vänsterkammarfunktionen3
Huvuddelstudien i SERVE-HF visade att ASV inte tros ha någon effekt på vänsterkammarfunktion eller remodellering och inte förefaller påverka systemiska markörer förknippade med hjärtsvikt, såsom cirkulerande neurohormoner.
Det förelåg heller inte någon relevant ökning av sjukhusinläggning på grund av förvärrad hjärtsvikt under studien.4 Därför förefaller det osannolikt att mortalitetsrisken skulle kunna tillskrivas försämrad vänsterkammarfunktion.
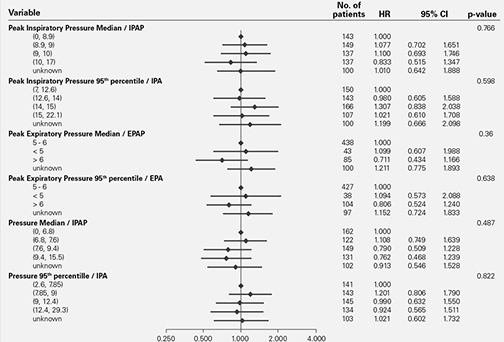
Den mortalitetsrisk som observerades i SERVE-HF är inte relaterad till omfattningen av den PAP som gavs5
Även möjligheten att alltför omfattande användning av inspiratoriskt positivt luftvägstryck kunde ligga bakom mortalitetsrisken förefaller nu avlägsen. En ny undergruppsanalys har bekräftat att risken inte har samband med omfattningen av det inspiratoriska positiva luftvägstryck som administrerades och som justerades individuellt för varje patient i studien.
Slutsats
Vi kan därför dra slutsatsen att ASV vid betydande nedsättning av vänsterkammarfunktionen och dominerande central sömnapné kan bli en skadlig intervention. Personer med stor och försvagad vänsterkammare är en särskilt sårbar grupp, där vissa även kan riskera plötslig hjärtdöd på grund av samtidiga arytmier. I aktuell klinisk praxis har detta lett till ökad användning av implanterbara defibrillatorer.
ASV-behandling är kontraindicerat för patienter med kronisk, symtomatisk hjärtsvikt (NYHA 2–4) med minskad ejektionsfraktion i vänster kammare (LVEF ≤ 45 %) och måttlig till svår dominerande central sömnapné.
ASV lämpar sig fortfarande för patienter med LVEF > 45 %
Expertuttalandena är samstämmiga: ASV lämpar sig fortfarande för patienter med LVEF > 45 % när det finns kliniska motiv att använda det.6,7,8,9
Implikationer för klinisk praxis
Minskad LVEF ska uteslutas innan ASV används.11
SERVE-HF-studien identifierade en specifik riskpatientpopulation. De skadliga effekterna av ASV har samband med i förväg befintlig systolisk nedsättning av vänsterkammarfunktionen och mortalitetsrisken föreligger hos patienter med LVEF < 45 %. ASV-behandling är kontraindicerat för patienter med kronisk, symtomatisk hjärtsvikt med minskad ejektionsfraktion i vänster kammare (LVEF ≤ 45 %) och måttlig till svår dominerande central sömnapné.
Minskad LVEF ska uteslutas innan ASV används.1 Det är därför viktigt att säkerställa att LVEF är > 45 % och ekokardiografi rekommenderas för det ändamålet.
Vissa patienter – i synnerhet om de remitteras av en kardiolog – kanske redan har genomgått ekokardiografi. Därför kan det vara lämpligt att kontrollera deras journal.
Om inte kan det vara värt att överväga en remiss till en kardiolog, eftersom en stor andel av patienterna med sömnrelaterad andningsstörning har en underliggande hjärtsjukdom.

ASV lämpar sig fortfarande för patienter med LVEF > 45 %
Den mortalitetsrisk som observerades i SERVE-HF sågs hos en högriskgrupp av patienter med systolisk hjärtsvikt och dominerande central sömnapné. Denna grupp är inte representativ för alla patienter för vilka det kan vara lämpligt med ASV-behandling.
Utifrån dessa fynd är experter inom området1,2,3,4 ense om att ASV fortfarande lämpar sig för patienter med LVEF ≥ 45 % när det finns kliniska skäl att använda det.
Sedan maj 2015 har de franska och tyska hälso- och sjukvårdsmyndigheterna enats om att begränsa kontraindikationen till hjärtsvikt med minskad ejektionsfraktion ≤ 45 %5
Expertuttalandena bekräftar att ASV är lämplig i följande olika situationer:1,2,3,4
- Hjärtsvikt med bibehållen ejektionsfraktion,
- Central sömnapné förknippad med långvarig opioidbehandling utan alveolär hypoventilation,
- Idiopatisk central sömnapné eller Cheyne-Stokes andning,
- Komplex/framväxande/resistent central sömnapné,
- Central sömnapné efter ischemisk stroke.
Expertutlåtanden
French Language Pneumology Society
Det var nödvändigt att [säkerställa] att dessa resultat, som hade erhållits hos en mycket exakt definierad och skör population som inte är representativ för majoriteten av de aktuella indikationerna för ASV, [inte skulle extrapoleras till] sjukdomar med andra mekanismer och för vilka användning av ASV fortfarande är fullt effektiv. Detta gäller givetvis exempelvis behandling av central sömnapné sekundärt till en stroke eller i samband med ett komplext sömnapnésyndrom. Men det gäller även hjärtsvikt med bibehållen ejektionsfraktion.
French Society of Sleep Research and Medicine
Data från litteraturen förespråkar fortsatt användning av ASV för olika indikationer, inklusive hjärtsvikt med bibehållen LVEF, komplextsömnapnésyndrom, opioidinducerat centralt sömnapnésyndrom, idiopatiskt centralt sömnapnésyndrom och centralt sömnapnésyndrom på grund av stroke.
German Society of Sleep Research and German Society of Sleep Medicine Pneumology
Det bör betonas att alla uttalanden endast gäller patienter med hjärtsvikt klassificerad som NYHA II-IV och en ejektionsfraktion ≤ 45 %. Detta innebär att behandlingen kan fortsätta utan förändring hos patienter
- vars hjärtfunktion är mindre nedsatt än så,
- där det inte rör sig om dominant central sömnapné,
- hos vilka behandlingen ges på grund av andra underliggande sjukdomar (t.ex. samtidig sömnapné, komplex sömnapné, sömnapné och opiatinducerad central sömnapné).
American Academy of Sleep Medicine
Adaptiv servoventilation (ASV) med målet att normalisera apné-hypopnéindex (AHI) kan användas för behandling av central sömnapné relaterad till hjärtsvikt hos vuxna med en ejektionsfraktion > 45 % eller lindrig hjärtsviktsrelaterad central sömnapné.
Stöd för forskningsinitierade studier
ResMed tror på att stödja etisk, oberoende klinisk forskning som bedrivs av kvalificerade tredjepartsutredare.
Mer om central sömnapné

FACE studien
FACE studien är en fransk och belgisk prospektiv, multicenter, observationskohort som kommer ge långtidsdata avseende morbiditet och mortalitet hos hjärtsviktspatienter (både HFrEF och HFpEF) som använder ASV.

Big data analyser på CSA under CPAP-behandling
Central sömnapné under CPAP behandling: läs de första insikterna från en big data-analys.

Behandlingsalternativ för CSA
Det kan vara utmanande att behandla patienter med central sömnapné. Läs mer om CSA-behandlingsalternativ.
Referenser:
*ASV therapy is contraindicated in patients with chronic, symptomatic heart failure (NYHA 2-4) with reduced left ventricular ejection fraction (LVEF ≤ 45%) and moderate to severe predominant central sleep apnoea.
- Cowie MR & al. Adaptive Servo-Ventilation for Central Sleep Apnea in Systolic Heart Failure. New England Journal of Medicine, 2015 Sep 17;373(12):1095-105.
- Woehrle H, Cowie MR, Christine Eulenburg C et al. Adaptive servo-ventilation for central sleep apnoea in heart failure: results of the SERVE-HF on-treatment analysis. submitted to JAMA and presented at ATS Congress 2016.
- Eulenburg C & al. Mechanisms underlying increased mortality risk in patients with heart failure and reduced ejection fraction randomly assigned to adaptive servo-ventilation in the SERVE-HF study: results of a secondary multistate modelling analysis. Lancet Respiratory Medicine, 2016 Aug 31, pii: S2213-2600(16)30244-2.
- Cowie MR, Woehrle H, Karl Wegscheider K et al. Adaptive Servo-Ventilation for Central Sleep Apnoea in Systolic Heart Failure: Echocardiographic, cMRI and biomarker results of the major substudy of SERVE-HF (Major sub-study – presented at ATS. Submitted to Eur Heart J).
- Woehrle et al. Adaptive Servo-ventilation (ASV) pressures and cardiovascular mortality risk in SERVE-HF. European Respiratory Journal, 2016 Sept 01, volume 48, issue suppl 60.
- Cowie et al. Eur J Heart Fail 2013;15:937-43.
- Randerath W et al. ERJ Express. Published on December 5, 2016 as doi: 10.1183/13993003.00959-2016.
- Aurora et al. Journal of Clinical Sleep Medicine, Vol. 12, No. 5, 2016 http://dx.doi.org/10.5664/jcsm.5812.
- d’Ortho et al. European Respiratory & Pulmonary Diseases, 2016;2(1) http://doi.org/10.17925/ERPD.2016.02.01.
- Priou P & al. Adaptive servo-ventilation: How does it fit into the treatment of central sleep apnoea syndrome Expert opinions. Revue des Maladies Respiratoires, 2015 Dec, 32(10):1072-81
- d’Ortho et al. European Respiratory & Pulmonary Diseases, 2016;2(1): Epub ahead of print. http://doi.org/10.17925/ERPD.2016.02.01.1
- Aurora RN & al. Updated Adaptive Servo-Ventilation Recommendations for the 2012 AASM Guideline: ”The Treatment of Central Sleep Apnea Syndromes in Adults: Practice Parameters with an Evidence-Based Literature Review and Meta-Analyses”. Journal of Clinical Sleep Medicine, 2016 May 15, 12(5):757-61.
- AirCurve 10 CS PaceWave clinical manual July 2015.